Introduction : cette douleur de genou qui bloque les runners montpelliérains
Vous courez régulièrement — sur les berges du Lez, au Parc Montcalm, vers la plage de Palavas ou sur les chemins de l’arrière-pays héraultais — et depuis quelques semaines, une douleur tranchante est apparue sur la face externe de votre genou. Elle s’installe toujours au même moment, après 5 ou 10 kilomètres, puis oblige à ralentir, à boiter, à s’arrêter. Le lendemain, ça va mieux. Mais à la prochaine sortie, rebelote.
Ce tableau clinique est caractéristique du syndrome de la bandelette ilio-tibiale, plus communément appelé syndrome de l’essuie-glace (SBIT). C’est la première cause de douleur latérale du genou chez le coureur à pied, représentant entre 5 et 14% de toutes les blessures liées à la course. À Montpellier, où la culture running est forte (marathon, trail, sorties nocturnes estivales), ce syndrome est l’une des pathologies les plus fréquemment traitées en cabinet d’ostéopathie sportive.
Dans cet article, Thomas Ollier, ostéopathe D.O. à Montpellier spécialisé en ostéopathie du sport et réathlétisation (KORE), vous explique ce qu’est vraiment ce syndrome, pourquoi les idées reçues (« il faut s’étirer », « il faut se reposer ») ne fonctionnent pas, et comment une prise en charge structurée — incluant l’ostéopathie, la gestion de charge et le renforcement — vous permet de reprendre durablement.
Qu’est-ce que le syndrome de l’essuie-glace exactement ?
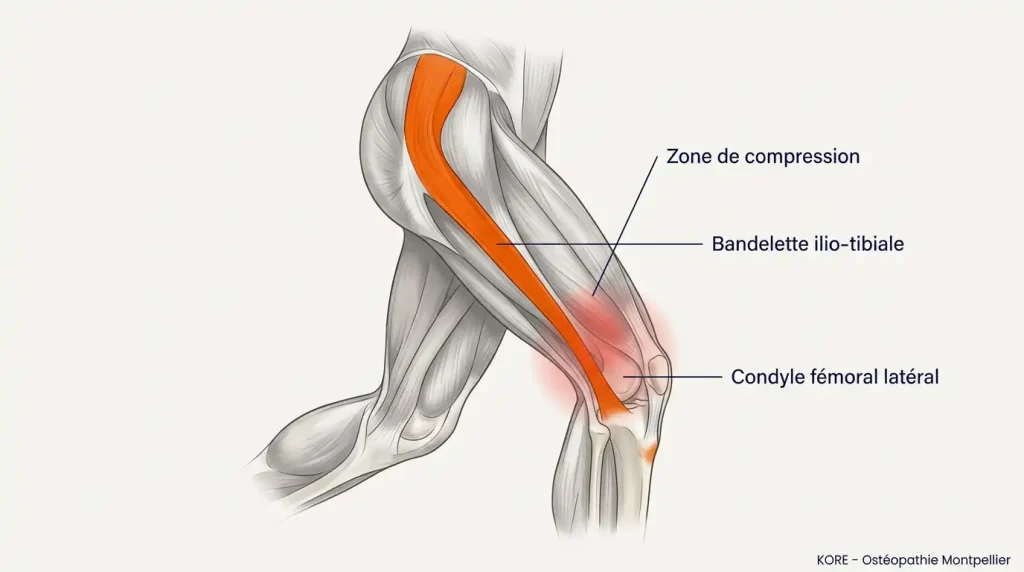
L’anatomie en clair : c’est quoi la bandelette ilio-tibiale ?
La bandelette ilio-tibiale (BIT) est un épaississement du fascia latéral de la cuisse. Elle s’étend de la crête iliaque jusqu’au tubercule de Gerdy sur le tibia, en passant sur la face externe du genou. Elle n’est pas un simple tendon : c’est une structure fibreuse dense, fortement ancrée sur le fémur en plusieurs points, et qui joue un rôle majeur dans la stabilité latérale du genou et la coordination de la foulée.
Contrairement à ce qu’on a longtemps cru, le syndrome de l’essuie-glace n’est pas un syndrome de frottement. La science actuelle parle d’un mécanisme de compression : entre 25° et 35° de flexion du genou — la fameuse impingement zone — la BIT comprime un coussinet adipeux richement innervé situé juste sous elle, provoquant une douleur aiguë reproductible. C’est pour cette raison que la douleur survient toujours au même stade de la foulée : lors de l’appui, au moment où le genou passe dans cet angle.
Pourquoi ça fait si mal en descente ?
La descente de côte — trails vers le Pic Saint-Loup, chemins de garrigue, pont sur le Lez — est le facteur aggravant numéro un. En descente, la hanche part en extension et le genou se fléchit en même temps que le tenseur du fascia lata travaille en excentrique : c’est exactement la combinaison biomécanique qui maximise la compression sur le coussinet adipeux.
Quelles sont les causes réelles du SBIT chez le coureur montpelliérain ?
La principale cause : une erreur de gestion de la charge
La recherche est claire là-dessus : le SBIT est avant tout une blessure de surcharge liée à une progression trop rapide du volume de course. Augmenter son kilométrage hebdomadaire trop vite (après une période sans courir, avant un marathon ou un trail), multiplier les descentes ou les tours de stade, reprendre après une blessure sans progressivité — voilà les scénarios classiques.
À Montpellier, les déclencheurs typiques que l’on voit en cabinet :
- Reprise de la course après l’hiver, avec des volumes qui augmentent trop vite au printemps
- Préparation du marathon de Montpellier ou d’un trail en Hérault (Pic Saint-Loup, Hérault Trail) avec blocs d’entraînement trop chargés
- Reprise après blessure sans progression structurée
Les facteurs biomécaniques contributeurs
Certains éléments du corps peuvent augmenter la tension dans la BIT et abaisser le seuil de déclenchement du syndrome :
- Faiblesse des abducteurs de hanche (moyen fessier, grand fessier) : si ces muscles ne contrôlent pas bien l’adduction de la hanche à l’appui, la BIT est davantage sollicitée
- Tensions pelviennes : une asymétrie du bassin modifie la dynamique de la BIT sur toute la longueur de la chaîne
- Appuis plantaires en varus : une course pied extérieur augmente la traction sur la face latérale du genou
- Raideur lombaire ou thoracique : une mauvaise mobilité de la colonne peut perturber la coordination des chaînes myofasciales descendantes
- Cadence de course non adaptée : courir a une cadence de pas/min non adapté peut amener à une augmentation du temps d’appui et donc de la compression
Comment diagnostique-t-on le syndrome de l’essuie-glace ?
Un diagnostic clinique, pas radiologique
Le diagnostic du SBIT est clinique — il ne nécessite pas d’IRM ni de radio dans la grande majorité des cas. En cabinet à Montpellier, voici comment il est établi :
Anamnèse : douleur latérale du genou, apparaissant à distance fixe (souvent après 5-10 km), s’aggravant progressivement à chaque sortie, cédant au repos.
Test de Noble : palpation du condyle fémoral latéral à 2-3 cm au-dessus de l’interligne, positif à 30° de flexion.
Test de Renne : appui unipodal à 40° de flexion reproduisant la douleur.
Il est important d’éliminer les diagnostics différentiels : pathologie méniscale latérale, tendinopathie glutéale, douleur lombaire référée, fracture de stress fémorale distale. C’est l’une des compétences clés de l’évaluation ostéopathique : distinguer ce qui relève d’une prise en charge conservatrice de ce qui nécessite une imagerie ou un avis médical.
Quelles sont les idées reçues qui retardent la guérison ?
« Il faut s’étirer la Bandelette Ilio-Tibiale »
C’est probablement le mythe le plus répandu. Étirer la BIT en position classique (jambes croisées, inclinaison latérale) n’est ni douloureux ni efficace. La BIT n’est pas un muscle : elle n’est pas élastique, et les études ne montrent pas de bénéfice clinique à cet étirement. Le temps passé à s’étirer serait mieux investi dans le renforcement.
« Il faut se mettre au repos total »
Le repos total est également inefficace. Arrêter de courir fait disparaître la douleur — mais sans traiter les causes, la douleur revient dès la reprise. La bonne approche est une gestion de charge : continuer à courir sous le seuil de douleur, en réduisant le volume et l’intensité, tout en travaillant parallèlement sur les causes.
« C’est une tendinite »
Techniquement non. Il s’agit d’une tendinopathie par compression d’un tissu conjonctif, pas d’une tendinite inflammatoire classique. Cette distinction change la prise en charge : les anti-inflammatoires et la glace peuvent aider à court terme, mais ils ne traitent pas le problème de fond.
Quel est le rôle de l’ostéopathe dans la prise en charge du syndrome de l’essuie-glace ?
Une approche globale, pas seulement locale
En tant qu’ostéopathe spécialisé en sport et réathlétisation à Montpellier, mon rôle n’est pas de « masser le genou ». L’évaluation commence par une analyse globale de votre chaîne de mouvement : bassin, colonne lombaire, hanche, genou, cheville, appuis plantaires.
Le syndrome de l’essuie-glace est rarement une pathologie purement locale. Dans la plupart des cas, on trouve en bilan :
- Une restriction de mobilité du bassin ou de la hanche controlatérale
- Une faiblesse du moyen fessier du côté atteint
- Une raideur thoraco-lombaire modifiant la coordination de foulée
- Parfois une asymétrie d’appuis plantaires
Les techniques utilisées en séance
1. Travail myofascial sur la BIT et les structures adjacentes : relâchement du tenseur du fascia lata, du vaste latéral, des fibulaires.
2. Mobilisation articulaire : libération de la hanche, de la sacro-iliaque et des segments lombaires pour optimiser la transmission des forces dans la chaîne.
3. Travail sur les diaphragmes : des tensions thoraciques et périnéales peuvent impacter la posture globale et la dynamique de foulée.
4. Correction des appuis : orientation vers un podologue si une pronation excessive ou un varus est identifié.
5. Éducation et plan de retour à la course : c’est la partie la plus importante. Vous repartez avec un programme concret : gestion des volumes, exercices de renforcement à faire chez vous, conseils sur la cadence de foulée.
3 Exercices pratiques pour commencer à vous aider
Ces exercices ne remplacent pas une consultation, mais peuvent vous aider à démarrer pendant les 48h avant votre rendez-vous.
Exercice 1 — Abduction de hanche en décubitus latéral (Clam)
Allongé sur le côté, genoux fléchis à 45°, pieds joints. Ouvrez le genou supérieur vers le plafond comme une coquille Saint-Jacques, sans bouger le bassin. 3 séries × 15 répétitions par côté, lentement et en contrôle. Cible : moyen fessier.
Exercice 2 — Fente latérale avec contrôle du genou dans l’axe
Debout, un pas de côté, genou fléchi à 45° en veillant à ce que le genou reste dans l’axe du pied (ne pas laisser le genou tomber en dedans). Remontée lente. 3 séries × 10 par côté. Cible : contrôle moteur de hanche et de genou.
Exercice 3 — Gainage latéral dynamique
En position de gainage latéral sur le coude, soulevez et abaissez le bassin lentement. 3 séries × 12 par côté. Cible : stabilisation lombo-pelvienne.
⚠️ Si l’un de ces exercices reproduit la douleur latérale du genou, arrêtez et consultez avant de reprendre.
Combien de temps pour guérir du SBIT ?
La durée de récupération varie entre 2 et 8 semaines selon la chronicité, le volume de course actuel et l’investissement dans le renforcement. Les résultats sont généralement bons lorsque :
- La prise en charge commence tôt (avant que la douleur ne s’installe à faible distance)
- Le coureur accepte une réduction temporaire du volume plutôt qu’un arrêt total
- Le renforcement des fessiers est maintenu sur le long terme
En cabinet KORE, 1 à 3 séances d’ostéopathie sont généralement suffisantes pour traiter les restrictions articulaires et fasciales, combinées à un travail de renforcement autonome.
Comment éviter la récidive du syndrome de l’essuie-glace ?
La récidive est fréquente chez les coureurs qui reprennent trop vite ou qui ne travaillent pas le renforcement en dehors des séances. Pour consolider les résultats :
- Maintenez le renforcement des abducteurs de hanche toute l’année, même hors blessure
- Progressez vos volumes de course par paliers de 10% maximum par semaine
- Vérifiez l’usure de vos chaussures (usure excessive sur le bord externe = signal d’alerte)
- Consultez votre ostéopathe en prévention avant les grosses périodes de préparation (trail d’automne, marathon de printemps)
Quand consulter un ostéopathe à Montpellier pour une douleur de genou ?
Consultez rapidement si :
- La douleur survient de plus en plus tôt dans vos sorties (signe d’aggravation)
- La douleur est présente au quotidien (descente d’escaliers, marche prolongée)
- Vous avez déjà eu ce syndrome et il revient chaque préparation
Ne consultez pas que quand vous êtes bloqué. L’ostéopathie du sport, c’est aussi la prévention. Un bilan entre deux cycles d’entraînement permet de détecter les restrictions articulaires, les déséquilibres musculaires et les mauvaises habitudes de foulée avant qu’ils ne se transforment en blessure.
📅 Prenez rendez-vous avec votre ostéopathe à Montpellier
Vous ressentez une douleur externe du genou en courant à Montpellier, dans l’Hérault, ou après un trail dans la garrigue ? Ne laissez pas le syndrome de l’essuie-glace s’installer et vous éloigner de votre pratique.
Thomas Ollier — Ostéopathe D.O. | KORE – Ostéopathie du Mouvement
📍 78 boulevard de Strasbourg, Montpellier (proche Gare Saint-Roch, Antigone, Beaux-Arts)
🌐 osteopathe-montpellier-kore.fr
📞 Prise de RDV en ligne sur Doctolib ou par téléphone au 0611486117.

