Introduction : une douleur qui vous bloque la vie à Montpellier
Vous vous êtes levé un matin avec une douleur dans le bas du dos qui irradie vers la fesse, la cuisse, ou jusqu’au pied. Ou peut-être ressentez-vous des fourmillements dans le bras depuis que vous avez fait un faux mouvement au bureau ou lors de votre séance de sport. Le diagnostic est tombé après une IRM : hernie discale.
Chaque semaine, je reçois au cabinet KORE, à Montpellier, des patients qui arrivent avec cette même ordonnance, ce même diagnostic, et souvent la même question : « Est-ce qu’on peut faire quelque chose sans opération ? » La réponse, dans la grande majorité des cas, est oui.
La hernie discale est l’une des pathologies rachidiennes les plus fréquentes, mais elle reste aussi l’une des plus mal comprises par les patients. Ce guide complet vous explique ce qu’est réellement une hernie discale, ce que dit la science sur sa guérison, comment l’ostéopathie intervient concrètement, et quels exercices vous pouvez pratiquer chez vous à Montpellier pour accélérer votre rétablissement.
Qu’est-ce qu’une hernie discale ? Anatomie et mécanisme
La structure du disque intervertébral
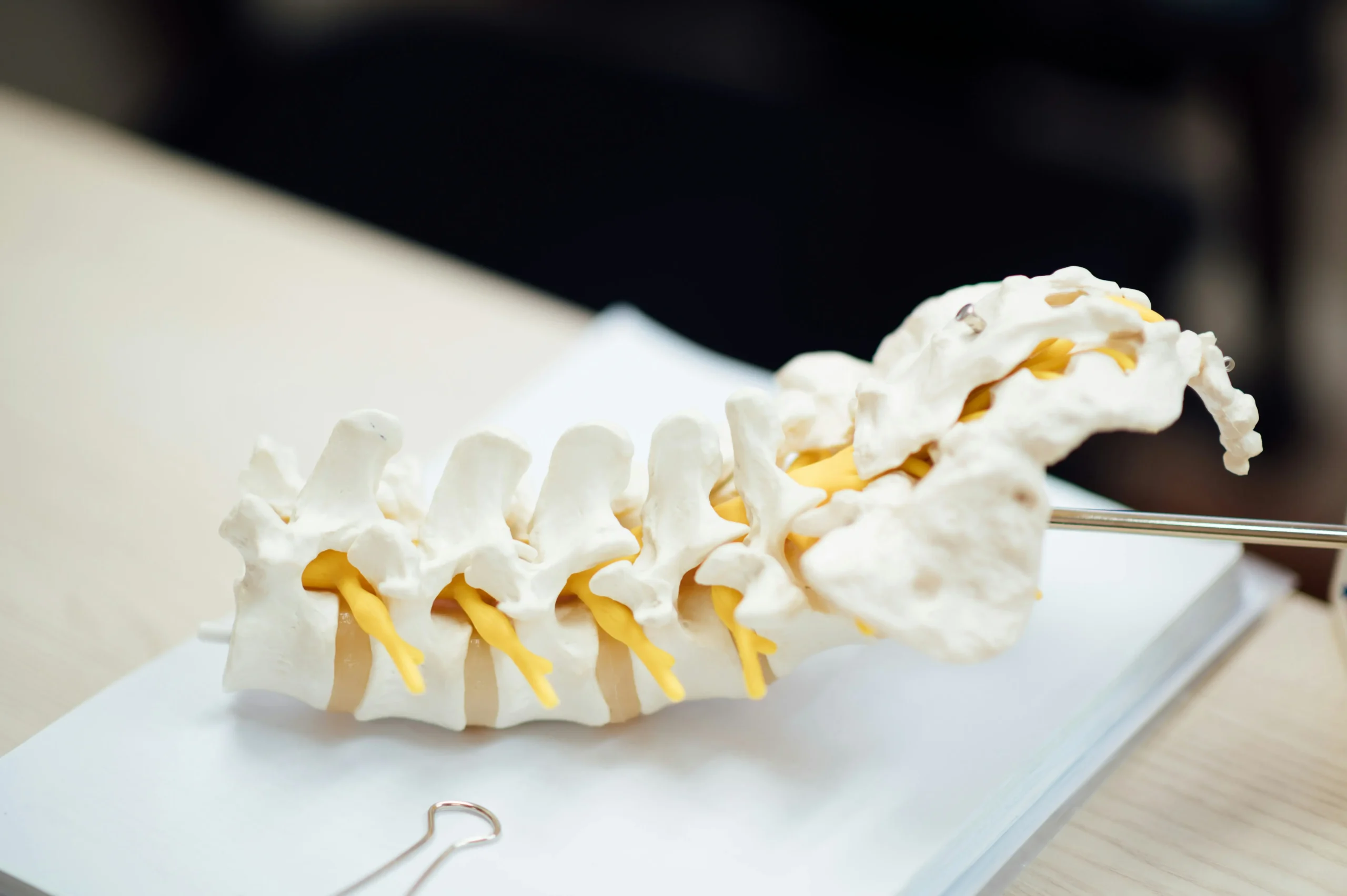
La colonne vertébrale est composée de 24 vertèbres mobiles, séparées les unes des autres par des disques intervertébraux. Chaque disque joue le rôle d’amortisseur : il absorbe les chocs de la marche, du saut, du port de charge, et permet à la colonne de se mouvoir dans tous les plans. Structurellement, un disque sain ressemble à une olive farcie : une enveloppe résistante appelée anneau fibreux (la peau de l’olive), et un cœur gélatineux et compressible appelé noyau pulpeux (la farce).
Avec l’âge, les microtraumatismes répétés, le travail en position assise prolongée, ou un effort de soulèvement mal exécuté, l’anneau fibreux peut se fissurer. Le noyau pulpeux exerce alors une pression sur ces fissures, jusqu’à déborder en dehors de l’espace intervertébral : c’est la hernie discale.

Où se forme-t-elle ?
Une hernie discale peut survenir à n’importe quel niveau de la colonne, mais elle touche majoritairement deux zones :
- La colonne lombaire (bas du dos), notamment aux niveaux L4-L5 et L5-S1 : c’est la localisation la plus fréquente. Elle provoque des douleurs lombaires, parfois accompagnées d’une sciatique (douleur irradiant dans la jambe).
- La colonne cervicale (nuque), notamment C5-C6 et C6-C7 : elle provoque des douleurs cervicales, des fourmillements ou une faiblesse dans le bras (névralgie cervico-brachiale).
La hernie discale dorsale (milieu du dos) existe mais reste beaucoup plus rare.
Qui est touché ?
La hernie discale n’est pas une pathologie réservée aux personnes âgées. À Montpellier comme ailleurs, elle touche principalement les adultes de 30 à 50 ans, avec un pic de fréquence entre 35 et 45 ans. Les hommes sont statistiquement deux fois plus touchés que les femmes. Environ 1 à 3% de la population souffre d’une hernie discale symptomatique à un moment de sa vie, mais de nombreuses hernies sont découvertes fortuitement à l’IRM sans provoquer aucune douleur.
Hernie discale : quels sont les vrais symptômes ?
La douleur n’est pas toujours là où l’on croit
C’est l’une des grandes subtilités de la hernie discale : la douleur n’est pas forcément localisée à l’endroit de la hernie elle-même. Elle peut irradier loin du disque abîmé, parce que c’est la compression ou l’irritation d’une racine nerveuse qui génère la sensation douloureuse.
En pratique, voici ce que décrivent les patients que je reçois au cabinet KORE à Montpellier :
- Hernie lombaire : douleur lombaire (lumbago), douleur irradiante dans la fesse et la jambe (sciatique ou cruralgie), fourmillements, sensation de brûlure ou de décharge électrique dans le membre inférieur.
- Hernie cervicale : douleur cervicale, irradiation dans l’épaule, le bras ou la main, fourmillements dans les doigts, parfois maux de tête à la base du crâne.
Les signaux d’alerte qui nécessitent une urgence médicale
L’ostéopathie est indiquée dans la grande majorité des hernies discales, mais certains signes imposent une consultation médicale en urgence avant toute prise en charge ostéopathique :
- Perte de sensibilité dans le périnée ou les organes génitaux (syndrome de la queue de cheval)
- Troubles sphinctériens (incontinence urinaire ou fécale)
- Paralysie progressive d’un membre inférieur
- Douleur insupportable résistant à tout antalgique
Si vous présentez l’un de ces signes, consultez un médecin ou rendez-vous aux urgences immédiatement. Ces situations représentent moins de 5% des hernies discales, mais elles nécessitent une prise en charge neurochirurgicale rapide.
Ce que dit vraiment la science sur la guérison de la hernie discale
La bonne nouvelle que votre médecin ne vous a peut-être pas dite
Voici un chiffre qui change tout : 80% des patients atteints de hernie discale guérissent spontanément en 8 semaines, et 95% sans chirurgie dans un délai d’un an. Ce n’est pas une opinion d’ostéopathe : c’est ce que montrent les données de la littérature scientifique.
Plus précisément, des revues systématiques récentes montrent que 76,6% des patients traités de façon conservative (sans opération) présentent une résorption partielle ou complète de leur hernie. La résorption spontanée — c’est-à-dire la disparition progressive du tissu hernié — survient généralement dans les 3 à 6 mois suivant le début du traitement conservateur.
Comment le corps se guérit-il seul ? Le mécanisme est biologique. L’inflammation locale déclenche l’activation de macrophages (des cellules immunitaires) qui vont littéralement digérer et résorber le tissu hernié. Des enzymes spécifiques (MMP-3 et MMP-7) participent à cette dégradation naturelle du fragment discal. La vascularisation du tissu hernié, visible à l’IRM sous forme d’un « signe en œil de bœuf », est directement corrélée à la vitesse de résorption.
Ce que cela signifie pour vous : la chirurgie n’est nécessaire que pour environ 10% des cas réfractaires. Le traitement conservateur — dont l’ostéopathie fait partie — est la stratégie de première intention recommandée pendant 4 à 6 semaines minimum, en l’absence de déficit neurologique sévère.
Repos ou mouvement ? Ce que recommande la science en 2026
L’époque du repos strict au lit est révolue. Les recommandations actuelles sont claires : le mouvement modéré soutient le processus de guérison plus efficacement que l’immobilisation. Rester alité plusieurs semaines favorise la perte musculaire, la raideur et la chronicisation de la douleur.
Il s’agit donc d’un repos relatif et actif : éviter les mouvements qui déclenchent la douleur (flexion en charge, port de charges lourdes), mais maintenir une activité douce (marche, natation, exercices de gainage progressifs ou même course à pied) dès que la tolérance le permet.
Hernie discale et ostéopathie : comment ça fonctionne ?
L’ostéopathie ne « remet pas le disque en place »
Levons d’emblée le mythe le plus répandu : un ostéopathe ne remet pas une hernie discale en place. Le noyau pulpeux hernié ne revient pas instantanément dans son espace lors d’une manipulation. Ce qui se passe est plus subtil et tout aussi efficace.
L’ostéopathe intervient sur l’environnement mécanique et tissulaire qui entoure le disque abîmé. L’objectif est de réduire les contraintes compressives sur le disque, d’améliorer la mobilité des segments vertébraux adjacents, de relâcher les contractures musculaires réflexes (psoas, carré des lombes, paravertébraux), et d’optimiser la circulation sanguine et lymphatique locale pour favoriser la résorption spontanée.
Les techniques utilisées au cabinet KORE
La prise en charge ostéopathique d’une hernie discale utilise des techniques douces et adaptées à la phase aiguë ou chronique :
- Mobilisations articulaires lentes et progressives des hanches, du bassin et du rachis pour diminuer la pression discale sans douleur
- Techniques myotensives (contracter-relâcher) sur le psoas, le carré des lombes et les muscles paravertébraux, qui réduisent la compression nerveuse
- Technique de pompage : décompression rythmique favorisant l’imbibition discale et la nutrition du disque intervertébral
- Travail des tissus mous : relâchement des fascias thoraco-lombaires, des muscles ischio-jambiers, travail sur la mobilité de la chaîne postérieure
- Travail global : l’ostéopathe ne se limite jamais au segment douloureux. Il évalue les compensations du corps entier (posture, membres inférieurs, bassin, chaîne cervicale) pour éviter que d’autres zones n’aggravent la compression discale
Ce que montre la recherche sur l’efficacité
Une étude publiée dans Manual Therapy (janvier 2024) indique une amélioration de 28% de la mobilité chez des patients souffrant de hernie discale pris en charge en ostéopathie. D’autres données de terrain montrent une réduction de 30 à 50% de la douleur en 3 séances. Les patients traités en ostéopathie auraient également jusqu’à 15 fois moins de recours aux infiltrations de corticoïdes que les patients non traités par thérapie manuelle.
En combien de séances ?
Il n’existe pas de protocole universel. En règle générale, un accompagnement ostéopathique pour une hernie discale se déroule sur 3 à 6 séances dans un premier temps, espacées de 2 à 3 semaines selon l’évolution. Ce suivi est ensuite allégé à une consultation de contrôle tous les 1 à 3 mois pour prévenir les récidives.
Quand l’ostéopathie est-elle contre-indiquée ?
L’ostéopathie n’est pas indiquée dans les situations suivantes :
- Déficit neurologique évolutif (paralysie progressive, troubles sphinctériens)
- Hernie discale avec compression sévère de la moelle épinière
- Fracture vertébrale associée
- Suspicion de tumeur ou d’infection rachidienne
- Phase hyper-aiguë avec douleur 10/10 au repos
Dans ces cas, la priorité est le bilan médical (IRM, neurologue, neurochirurgien) avant toute prise en charge manuelle.
3 exercices concrets à pratiquer à Montpellier (ou chez vous)
Ces exercices sont inspirés de la méthode McKenzie, dont l’efficacité sur les douleurs lombaires liées aux hernies discales est bien documentée. Ils peuvent être pratiqués à domicile, que vous habitiez Port Marianne, Antigone, Odysseum ou le Centre historique. Adaptez toujours l’intensité à votre tolérance du moment.
⚠️ Important : ces exercices sont adaptés à la hernie discale lombaire sans signe neurologique sévère. En cas de douleur irradiante intense, de fourmillements persistants ou d’aggravation, consultez votre ostéopathe avant de les pratiquer.
Exercice 1 — Extension lombaire sur le ventre (McKenzie lombaire)
Objectif : réduire la pression sur le disque lombaire et centraliser la douleur (la ramener vers le bas du dos plutôt que vers la jambe)
- Allongez-vous à plat ventre, bras le long du corps. Restez dans cette position 1 à 2 minutes pour laisser votre colonne s’adapter.
- Placez vos mains sous vos épaules, comme pour faire une pompe.
- Poussez lentement sur vos bras pour relever le haut de votre corps en laissant le bassin collé au sol. Ne contractez pas les fessiers.
- Montez jusqu’à sentir une légère tension dans le bas du dos, sans augmenter la douleur dans la jambe.
- Tenez 15 à 30 secondes, revenez doucement à plat ventre.
- Répétez 10 fois, 2 à 3 fois par jour.
Si la douleur augmente dans la jambe (au lieu de se centraliser vers le dos), arrêtez et consultez.
Exercice 2 — Rotation lombaire en décubitus dorsal
Objectif : soulager la pression sur un disque lombaire irrité, détendre les muscles para-vertébraux
- Allongez-vous sur le dos, genoux fléchis, pieds à plat sur le sol.
- Déplacez légèrement vos deux pieds du côté douloureux (par exemple à gauche si vous avez mal à gauche).
- Laissez tomber lentement vos genoux du même côté, en douceur. Si le mouvement est douloureux, placez un coussin sous vos genoux pour limiter l’amplitude.
- Maintenez la position 1 à 2 minutes, respirez profondément.
- Revenez au centre, répétez 3 à 5 fois.
Exercice 3 — Gainage abdominal progressif (stabilisation lombo-pelvienne)
Objectif : renforcer la sangle abdominale profonde pour soulager la pression sur les disques lombaires au quotidien
- Allongez-vous sur le dos, genoux fléchis.
- Engagez doucement le transverse (le muscle abdominal profond) : imaginez que vous voulez rentrer votre nombril sans bloquer votre respiration ni contracter les fessiers.
- Niveau débutant : maintenez cette contraction 10 secondes en respirant normalement. Répétez 10 fois.
- Progression : soulevez alternativement un pied de quelques centimètres du sol tout en maintenant la contraction et la position neutre du bassin.
- Réalisez 2 à 3 séries par jour.
Hernie discale : le rôle de chaque professionnel de santé
L’ostéopathie n’est pas une médecine isolée. Pour une hernie discale, la prise en charge est souvent pluridisciplinaire :
| Professionnel | Rôle |
|---|---|
| Médecin généraliste / rhumatologue | Diagnostic, prescription d’antalgiques/AINS, orientation IRM, suivi global |
| Ostéopathe | Réduction des tensions mécaniques, libération des compensations, accompagnement à la résorption |
| Kinésithérapeute | Renforcement musculaire, rééducation posturale, méthode McKenzie, stabilisation |
| Neurologue / neurochirurgien | Bilan en cas de déficit neurologique, indication chirurgicale si nécessaire |
L’ostéopathie et la kinésithérapie sont complémentaires : l’ostéo libère les tensions globales et prépare le terrain, la kiné renforce et stabilise. La chirurgie (discectomie) reste une option efficace dans les cas réfractaires, mais elle n’est indiquée que pour environ 10% des hernies discales résistant à plusieurs mois de traitement conservateur.
Prévenir les récidives : ce que vous pouvez changer à Montpellier
Une hernie discale guérie peut récidiver si les facteurs de risque ne sont pas corrigés. Voici les leviers les plus importants :
- Posture au travail : si vous travaillez en position assise dans les bureaux de Port Marianne, d’Euromédecine, ou en télétravail, assurez-vous que votre écran est à hauteur des yeux, votre siège soutient la lordose lombaire, et que vous bougez toutes les 45 à 60 minutes.
- Hydratation : le disque intervertébral se nourrit par imbibition — la déshydratation accélère la dégénérescence discale. À Montpellier, par temps chaud, l’hydratation est un enjeu encore plus important.
- Activité physique régulière : la marche, la natation et le renforcement musculaire doux sont les meilleures assurances contre la récidive. Les bords du Lez, les parcs de l’Hérault et les berges du Mosson sont idéaux pour une activité physique régulière.
- Technique de lever : ne jamais se baisser en ployant le dos (flexion chargée) — toujours fléchir les genoux et garder le dos droit pour soulever un objet.
- Gestion du poids : le surpoids augmente significativement la pression exercée sur les disques lombaires.
Foire aux questions (FAQ) — Hernie discale et ostéopathie
L’ostéopathie peut-elle guérir une hernie discale ?
Non, au sens strict : l’ostéopathie ne fait pas disparaître une hernie discale par une action directe sur le disque. En revanche, elle optimise l’environnement mécanique du rachis, réduit les compressions et les contractures, et favorise les conditions de résorption spontanée que le corps effectue naturellement dans 76 à 90% des cas.
Combien de temps faut-il pour récupérer d’une hernie discale ?
La majorité des patients constatent une amélioration significative en 4 à 8 semaines. La résorption complète ou partielle de la hernie survient généralement dans les 3 à 6 mois. La clé est de ne pas précipiter la chirurgie si les symptômes sont tolérables et évoluent favorablement.
Faut-il une IRM avant de consulter un ostéopathe ?
Pas systématiquement. Si les douleurs sont récentes (moins de 4 semaines), sans signe neurologique, une prise en charge ostéopathique peut débuter sans imagerie. En revanche, si les douleurs durent depuis plus de 4 à 6 semaines, irradient de façon importante, ou s’accompagnent de fourmillements persistants, une IRM est recommandée avant la séance pour guider la prise en charge.
Ostéopathie ou kinésithérapie ? Que choisir ?
Les deux. L’ostéopathie et la kinésithérapie sont complémentaires pour la hernie discale. L’ostéopathie intervient en priorité pour traiter les douleurs aiguës, libérer les tensions musculaires et articulaires, et réduire les compressions nerveuses. La kinésithérapie prend le relais pour le renforcement, la rééducation posturale et la prévention des récidives.
L’ostéopathie est-elle douloureuse en cas de hernie discale ?
Non. Les techniques utilisées pour une hernie discale sont exclusivement douces : pas de manipulation vertébrale à haute vélocité (craquement) en phase aiguë. Les mobilisations sont lentes, progressives, et adaptées en temps réel à votre tolérance.
Prenez rendez-vous avec votre ostéopathe à Montpellier
Vous avez été diagnostiqué avec une hernie discale et vous cherchez une prise en charge sérieuse, basée sur les données scientifiques actuelles, sans précipiter la chirurgie ? Le cabinet KORE, situé au 78 boulevard de Strasbourg à Montpellier (proche des quartiers Antigone, Port Marianne et Centre historique), vous propose une consultation complète incluant :
- Un bilan fonctionnel complet de votre rachis et de votre posture
- Une évaluation neurologique pour identifier les contre-indications
- Un traitement manuel doux et personnalisé adapté à votre stade
- Des conseils d’exercices et de gestion de la charge au quotidien
- Un suivi coordonné avec votre médecin et votre kiné si nécessaire
📞 Prise de RDV en ligne ou par téléphone au 0611486117, 7j/7 en urgence même le dimanche.